Ревізійне (повторне) ендопротезування кульшового суглоба. Причини, особливості та ризики
Ревізійне (повторне) ендопротезування кульшового суглоба. Причини, особливості та ризики
Ревізійне ендопротезування кульшового суглоба — це хірургічна операція, при якій раніше встановлений ендопротез кульшового суглоба частково або повністю замінюють новим штучним кульшовим суглобом.
На сьогоднішній день у світі однією з найпоширеніших планових операцій в ортопедії-травматології вважають ендопротезування. Застосовують цю процедуру як операцію останньої надії, щоб пацієнт зміг повернутися не те що до звичного способу активного життя, але близько до цього. Виконують операції практично на всіх суглобах, від найбільших — кульшових і колінних, до найменших суглобів на кисті та стопі.
На жаль ендопротез, як і будь-який інший чужорідний імплантат в організмі людини, з часом зношується, виходить з ладу і потребує заміни. У таких випадках виконується повторне чи ревізійне ендопротезування. Терміни виконання повторного протезування різні та залежать від багатьох факторів: від кількох років або навіть місяців до кількох десятків років.
У цьому огляді ми поговоримо про ревізійне протезування кульшового суглоба.
За статистикою ревізійне ендопротезування кульшового суглоба проводять у 3-8% пацієнтів протягом 14 років після первинного ендопротезування.
Причини ревізійного втручання за статистикою за 2017 рік поділяються на:
- асептичне розхитування – 48%
- вивихи головки – 15%
- перипротезні переломи – 10%
- перипротезна (рання або пізня) інфекція — 9% (про неї ми писали в нашому огляді «Періпротезна, парапротезна або параендопротезна інфекція (ППІ)«)
- залишковий больовий синдром -10-20%
Ризики, що призводять до ревізійного втручання
Вік пацієнта при первинному ендопротезуванні:
- до 50 років – 30%
- 50 — 60 років – 20%
- 60 — 70 років – 10%
Також до ризиків або причин, які можуть спровокувати ускладнення та необхідність у ревізійному протезуванні відносяться: наявність інфекції в організмі, остеопороз, порушення експлуатації або правильніше сказати рекомендацій щодо способу життя з ендопротезом (зайва вага, фізичні навантаження, куріння, алкоголізм…), розлади психіки і т.д.
Більшість ускладнень пов’язані з несприятливими контактами між компонентами ендопротезу – нерівномірні навантаження на краї чашки, імпінджмент компонентів ендопротезу, зношування поліетиленового вкладиша через неправильне розподілення навантаження чи встановлення протеза тощо.
Почнемо з невеликого клінічного прикладу ревізійного ендопротезування
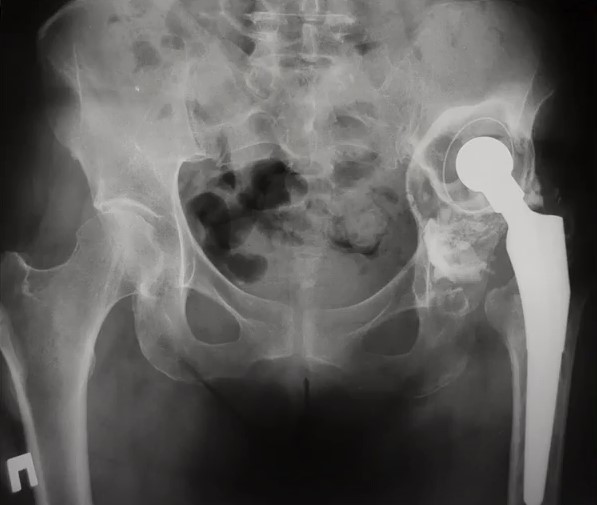
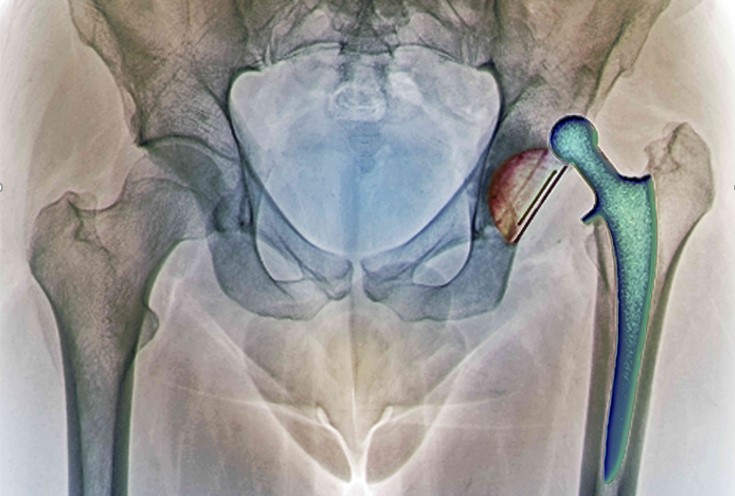
У 2008 році пацієнту було виконано операцію — тотальне ендопротезування лівого кульшового суглоба. Через 12 років пацієнт звернувся зі скаргами на біль у ділянці прооперованого суглоба. На контольному знімку виявлено явні зміни в області вертлужного компонента ендопротезу. Попередній діагноз: остеоліз, металоз (можлива інфекція), знос компонентів у місці тертя. Вертлужний компонент протезу встановлений вище анатомічного місця розташування.
- З додаткових обстежень були призначені: КТ, ангіографія, пункція кульшового суглоба для виявлення можливої інфекції
- Додаткове дослідження не виявило інфекції, а також показало, що ніжка ендопротезу залишилася стабільною і функціональною
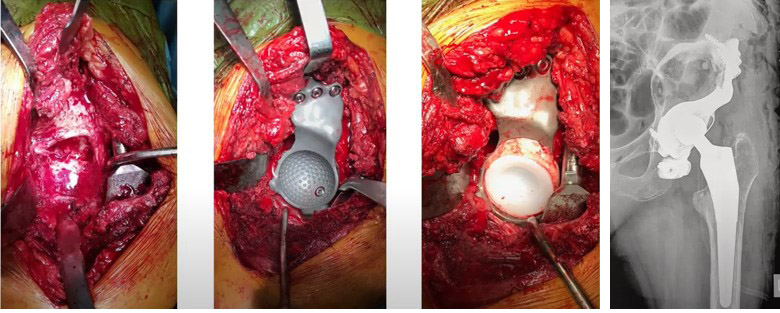
- Було прийнято рішення використовувати для заміни вертлюжного компонента індивідуальний 3D імплант кульшової западини

Монтаж індивідуального вертлужного компонента ендопротезу на пластикову модель, виготовлену за 3D КТ знімками пацієнта
Показання, причини та завдання ревізійного ендопротезування кульшового суглоба. Показання
Ревізію кульшового суглоба рекомендують при:
- знос деталей протеза – з часом компоненти ендопротезу зношуються та вимагають заміни, найчастіше це стосується елемента, який замінює суглобовий хрящ – поліетиленовий вкладиш;
- механічна поломка протеза – через різкі рухи, надмірне навантаження, низьку якість матеріалів та інші причини протези можуть ламатися як в області стегнового, так і в області вертлужного компонентів;
- нестабільність деталей – іноді компоненти протезу розхитуються і зміщуються, через що порушується його функціональність;
- перипротезний перелом – це перелом кістки, до якої кріпиться протез, частіше такі переломи трапляються з боку стегнового компонента, але бувають і переломи кісток тазу;
- часті вивихи головки протеза – якщо вивих разовий, його вправляють і призначають пацієнту реабілітаційний режим, але якщо вивихи відбуваються постійно, може знадобитися заміна ендопротезу;
- неправильне встановлення протезу – у поодиноких випадках відбуваються помилки або ускладнення під час встановлення ендопротезу, що надалі вимагає часткової або повної його заміни.;
- розвиток інфекції в області протезу – інфікування тканин (кісток і м’яких тканин) навколо протеза часто призводить до необхідності його заміни або повного видалення;
- хронічний больовий синдром – якщо пацієнта постійно турбує біль у ділянці кульшового ендопротезу та консервативні методи не допомагають усунути проблему, може знадобитися операція із заміни компонентів або всього ендопротезу;
- новоутворення в області протезу, що вимагають хірургічного втручання – рідкісна патологія, швидше пов’язана не з ендопротезом, а з супутніми патологіями.
Як ми вже писали вище, на першому місці з великим відривом стоїть асептична нестабільність компонентів ендопротезу. Далі йдуть: зміщення компонентів ендопротезу, остеоліз (розсмоктування ділянки кістки, що стикається з компонентом ендопротезу, без подальшого заміщення іншою тканиною), перепротезні переломи та інфекція.
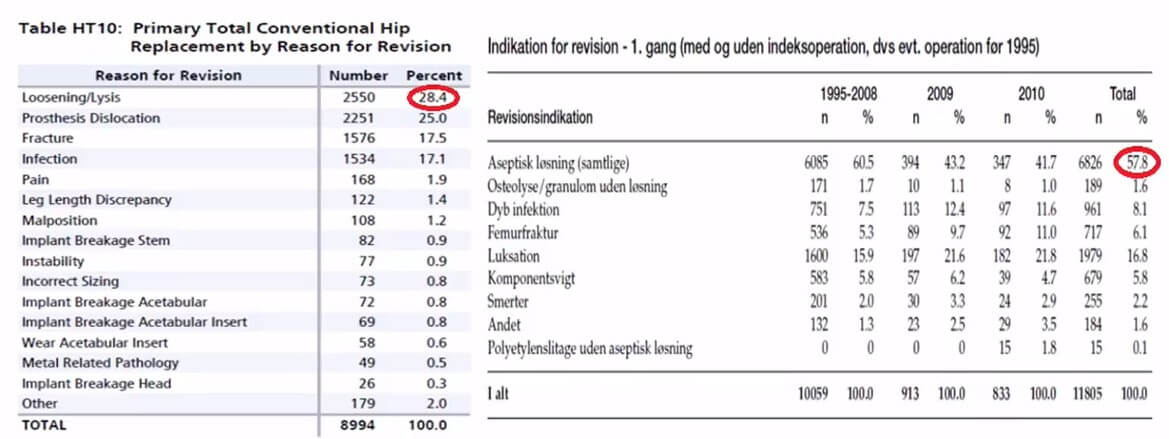
Причини ревізійного ендопротезування
Планування операції ревізійного ендопротезування
Головними завданнями перед ревізійним ендопротезуванням та передопераційним плануванням втручання вважають:
- 1. З’ясувати причини, що призвели до ревізії (виключити інфекцію!!!)
- 2. Які імпланти встановлені (особливо якщо операцію робили в іншому місці, в іншій країні)
- 3. Яка стратегія планованої ревізії (які компоненти потрібно змінювати, якщо виявлено інфекцію, то чим замінити протез на час лікування тощо)
- 4. Чи є альтернатива, враховуючи можливі труднощі та ризики
- 5. Які складнощі та обмеження можуть виникнути для хірурга та пацієнта (ризик інфікування, тромбози, повторна нестабільність тощо)
- 6. Оснащення операційної та можливість виготовлення індивідуальних 3D компонентів
Обстеження та підготовка
- 1. Фізичне обстеження пацієнта: огляд пацієнта, огляд післяопераційної рани, хода пацієнта, тестування рухів у суглобі
- 2. Рентгенографія у 2-х проекціях:
- Ацетабулярна область – наявність остеолізу в зонах Чанлі, тип фіксації ацетабулярного компонента, дефекти кісткової тканини та пошкодження компонента, гетеротопічні осифікати
- Стегновий компонент – тип фіксації, модульність, дефекти імпланту та кісткової тканини, якість кістки, кривизна діафіза, ідентифікація імпланта за відсутності документів на протез (дуже важливо для парціальної ревізії)
- 3. Комп’ютерна томографія (КТ) із кроком менше 1 мм.
Протипоказання до ревізійного ендопротезування
Бувають випадки, коли проведення ревізійного ендопротезування неможливе.
Противопоказаниями являются:
- інфікування ендопротезу та прилеглих тканин – у даному випадку протез видаляється і проводиться лікування перипротезної інфекції.;
- значне (некомпенсоване) руйнування кістки в місці кріплення протеза як з боку вертлужного, так і з боку стегнового компонентів ендопротезу (мається на увазі дефект, який неможливо компенсувати навіть за допомогою індивідуальних імплантів, виготовлених за допомогою 3D-друку);
- загальний тяжкий стан пацієнта – термінальні стани, хронічні захворювання на стадії загострення, некомпенсований цукровий діабет (діабетична стопа), онкологія на останніх стадіях.
У таких випадках можливе видалення ендопротезу без встановлення нового.
Крім цього є загальні протипоказання до заміни суглоба та хірургічного втручання, такі як:
- пацієнт прикутий до ліжка — неможливість самостійного пересування;
- тяжкі захворювання серцево-судинної системи у стадії декомпенсації;
- гостра легенева, печінкова, ниркова недостатність;
- хронічні інфекції, сепсис;
- аутоімунні порушення та ін.
Проведення операції за наявності протипоказань може призвести до тяжких ускладнень, тому так важлива ретельна попередня діагностика та планування втручання.
Ревізія вертлужного компонента, навіщо вона потрібна?
Цілі реконструкції:
- Заміщення дефіциту кістки
- Відновлення центру ротації
- Стабільна фіксація компонентів
Пара слів про класифікації пошкоджень вертлужної западини та їх особливостях.
У медицині існує кілька класифікацій, ось одна з них — Класификація Paprosky W.G., Perona P.G., Lawrence J.M. (J Arthroplasty. 1994; 9:33-44)
Тип I – передні та задні колони інтактні та 70% гемісферичного компонента контактує з кісткою
Тип II А
- — передні та задні колони порушені, але зберігають опорну функцію
- — міграція компонента проксимально не більше 2 см
- — верхній відділ вертлужного компонента може бути не покритий до 30%
Тип II В, С
- — міграція проксимально більше 2 см.
- — колони зберігають опороспроможність
- — більше 50% гемісферичного компонента може бути покрито кісткою, що залишилася
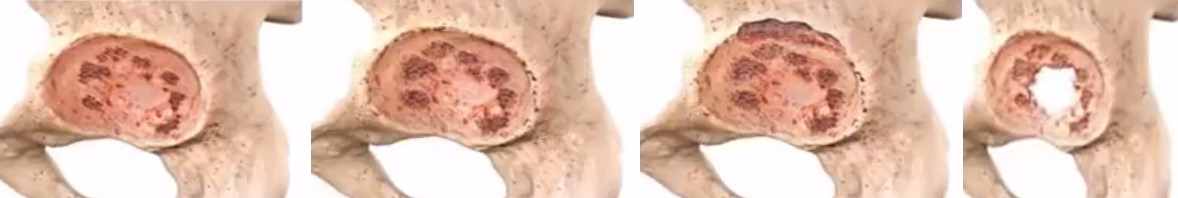
Класифікація Paprosky W.G., Perona P.G., Lawrence J.M. — Тип I, Тип II А, Тип II В, С
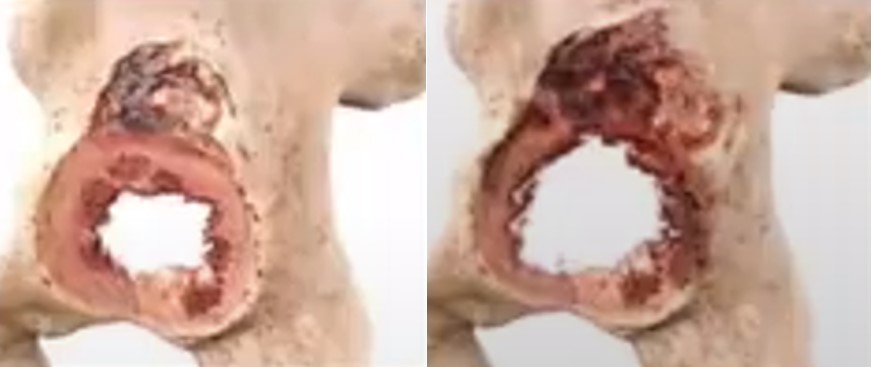
Класифікація Paprosky W.G., Perona P.G., Lawrence J.M. Тип III А, В
Тип III А
- 30-60% АЦ кільця не опороспроможні
- проксимальна міграція компонента
- менше 60% кістки контактує з гемісферичним компонентом
Тип III В
- понад 60% кістки неопороздатна
- значне руйнування задньої колони
- високий ризик пошкодження тазового кільця та медіальна міграція
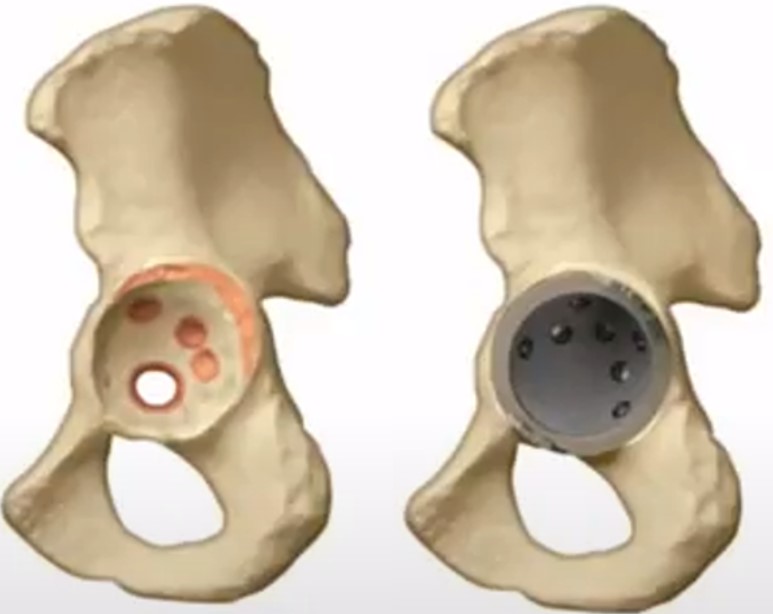
Тип I, Тип II А, В за Paprosky W.G.- достатньо гемісферичного компонента (бажано з більш пористим покриттям) або jumbo-cup
Гемісферичні компоненти або вертлужні компоненти великих розмірів (jumbo-cup)
Переваги
- 1. Максимальний контакт поверхонь
- 2. Рівномірне навантаження на велику площу поверхні тазу
- 3. Зменшує обсяг кістково-пластичного матеріалу
- 4. Можливість відновлення центру ротації
Недоліки
- 1. Не завжди можна стабілізувати компонент
- 2. При установці (розсвердлюванні) є ризик пошкодження стінок та колон западини
- 3. Необхідно використовувати пари тертя великого діаметру
- 4. Обмежені показання при «pelvic discontinuity»
Дослідження показали, що jumbo revisions зберігають стабільність протягом 10-15 років
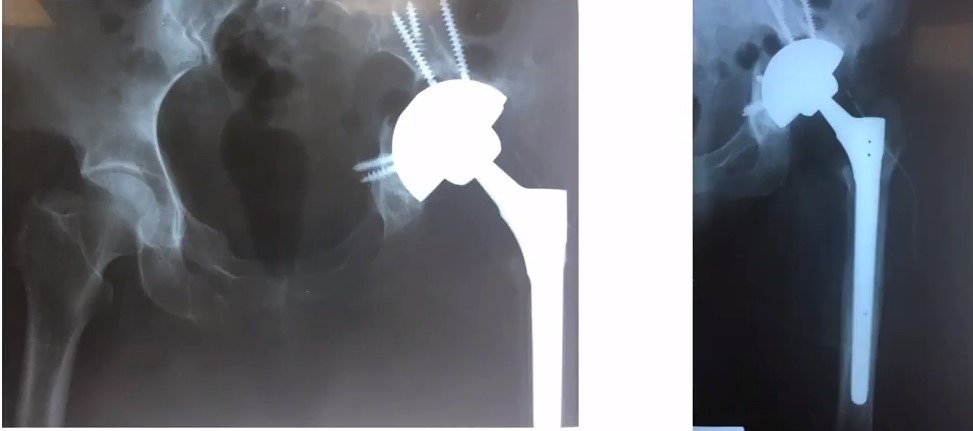
Опорні конструкції Тип II С , Тип III А, В за Paprosky W.G.
Переваги
- 1. Створюють опору за відсутності дна вертлужної западини
- 2. Є можливість встановлення поліетиленової чашки в адекватному положенні
- 3. Є можливість встановлення подвійної мобільності
Недоліки
- 1. Необхідно виконувати кісткову пластику чи аугментацію
- 2. Не можна використовувати за наявності остеопорозу
- 3. З кільцями ніколи не відбувається остеоінтеграція компонентів
- 4. Важко відновлювати центр ротації
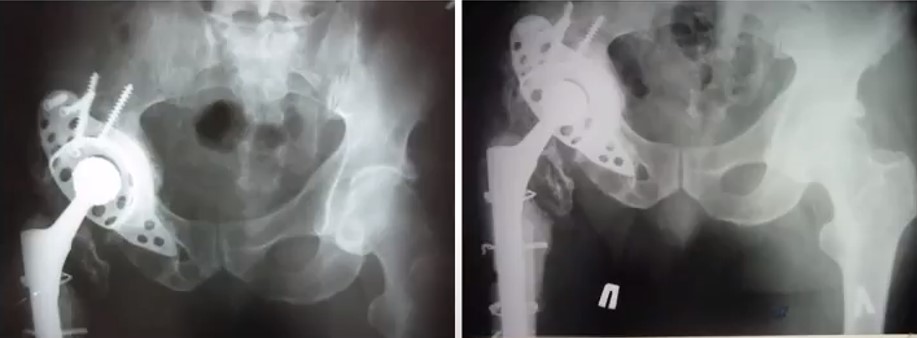
1. Після ревізії 2. Вісім років після ревізії
Ревізія (заміна) стегнового компонента ендопротезу кульшового суглоба
Стегновий компонент ендопротезу призначений для заміщення головки та шийки стегнової кістки і складається з ніжки та головки ендопротезу. Він виготовлений з металу. Іноді, головка ендопротезу виготовляється з кераміки. Для ревізійного ендопротезування можуть застосовуватися спеціальні стегнові компоненти з подовженою ніжкою. Вони необхідні, якщо канал стегнової кістки, в який встановлюється ніжка ендопротезу, сильно зруйнований або розроблений.
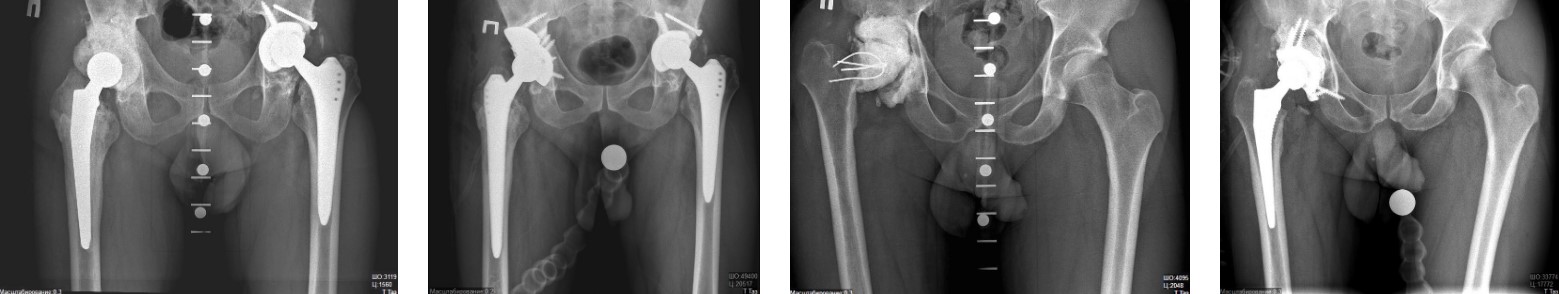
Компоненти цементних ендопротезів фіксуються до кісток за допомогою спеціального метилметакрилатного цементу. Безцементні ендопротези фіксуються до кісток точним підганянням ніжки до каналу стегнової кістки. Такі ендопротези мають шорстку поверхню, в пори та поглиблення якої з часом проростає кісткова тканина, що сприяє додатковій фіксації.
Причини заміни стегнового компонента ендопротезу кульшового суглоба
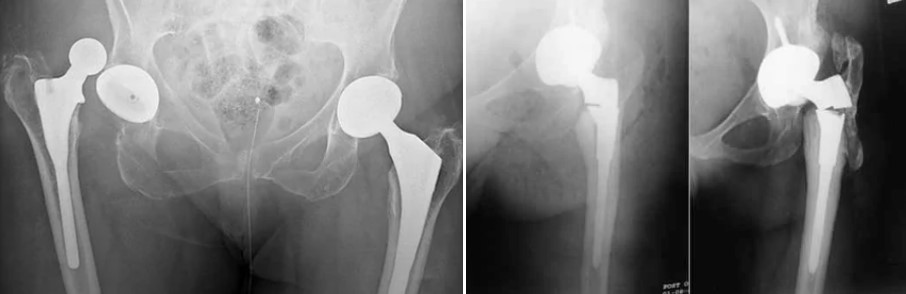
Причини заміни стегнового компонента ті ж самі: асептична нестабільність, знос компонентів, пошкодження компонентів, перипротезні переломи, інфекція, остеоліз тощо.
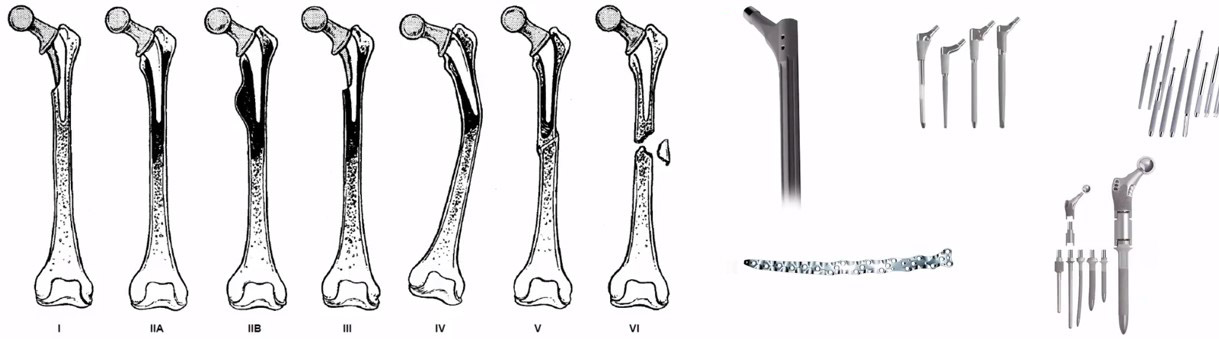
1. AAOS classification 2. Компоненти для ревізії стегнового компоненту ендопротезу кульшового суглоба
Декілька слів про класифікацію пошкодження кісткової тканини в області стегнового компонента.
- Тип I – Мінімальний дефект метафізарної кістки
- Тип II – Широкий дефіцит метафізарної кістки, інтактний діафіз
- Тип III а – Великий дефіцит метафізарної кістки та мінімум 4 см інтактного діафізу Тип III b — Великий дефіцит метафізарної кістки та менше 4 см інтактного діафізу
- Тип IV – Відсутність підтримуючої кістки як у метафізарній, так і у діафізарній зоні
- Тип V- VI – перепротезні переломи
Заміна стегнового компонента та особливості імпланту Wagner SL
Дані по Wagner SL (ніжка для виконання ревізії стегнового компонента кульшового суглоба)
- 1. З початку використання у 1986 році виконано понад 100 000 ревізій
- 2. Унікальний дизайн для остеоінтеграції
- 3. Wagner SL виконана з титанового сплаву Protasul-64 та призначена для безцементної фіксації
- 4. 2 гардусу розширення для фіксації
- 5. Wagner SL має 8 поздовжніх граней із відносно гострими краями, які призначені для врізання в кістку, що забезпечує максимальну ротаційну стабільність.
- 6. Дозволяє шунтувати зони остеолізу та переломи
- 7. Найбільш поширена помилка у виборі меншого діаметра ніжки, ніж потрібно. Це призводить до вторинного осідання та розхитування імпланту

Wagner SL
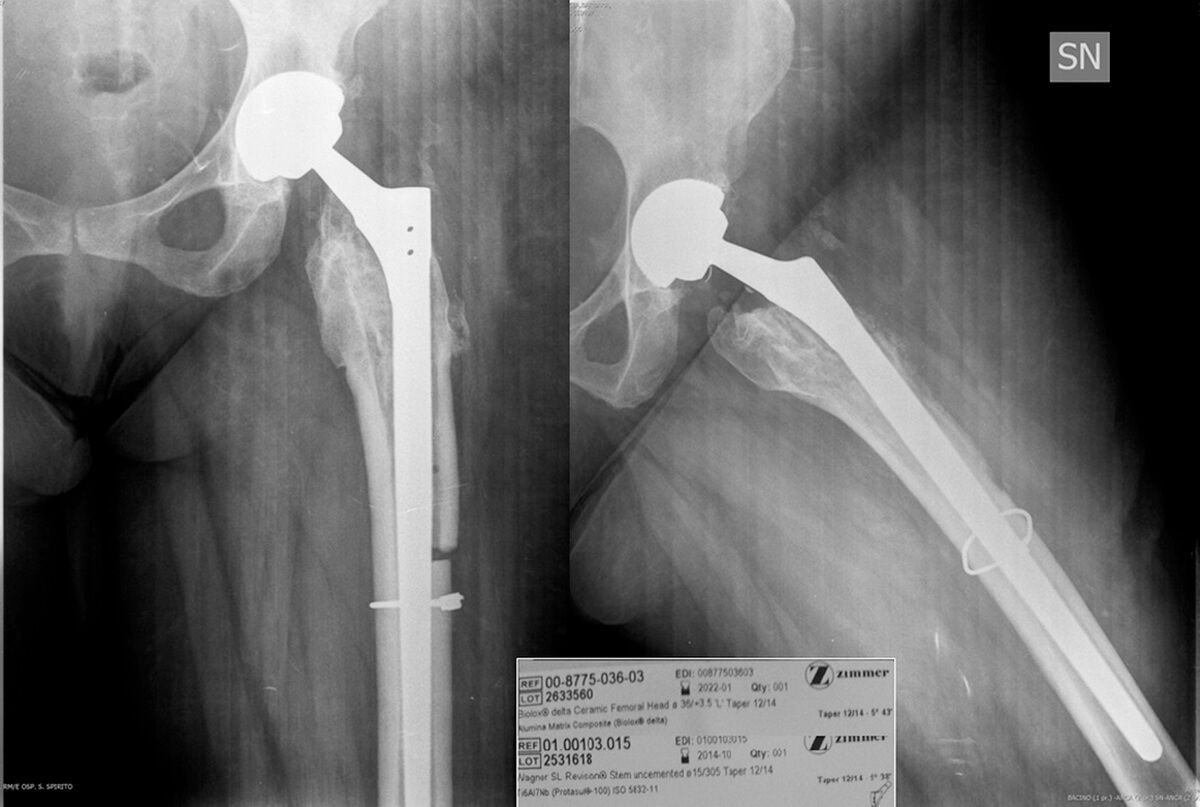
Modular titanium alloy neck failure in total hip replacement: analysis of a relapse case
Приклади використання Wagner SL
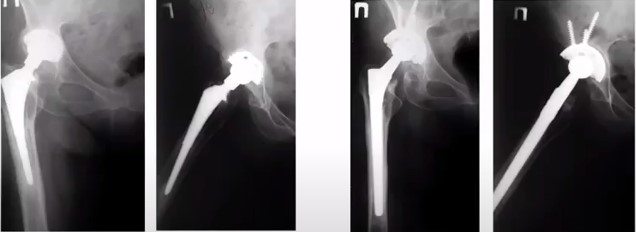
1.2. Стан на час госпіталізації 3.4. Через 8 років після ревізії з використанням Wagner SL
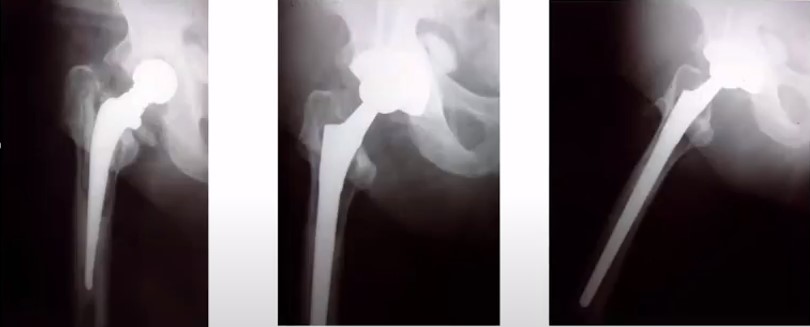
1. Стан на час госпіталізації 2. Через 6 років після ревізії
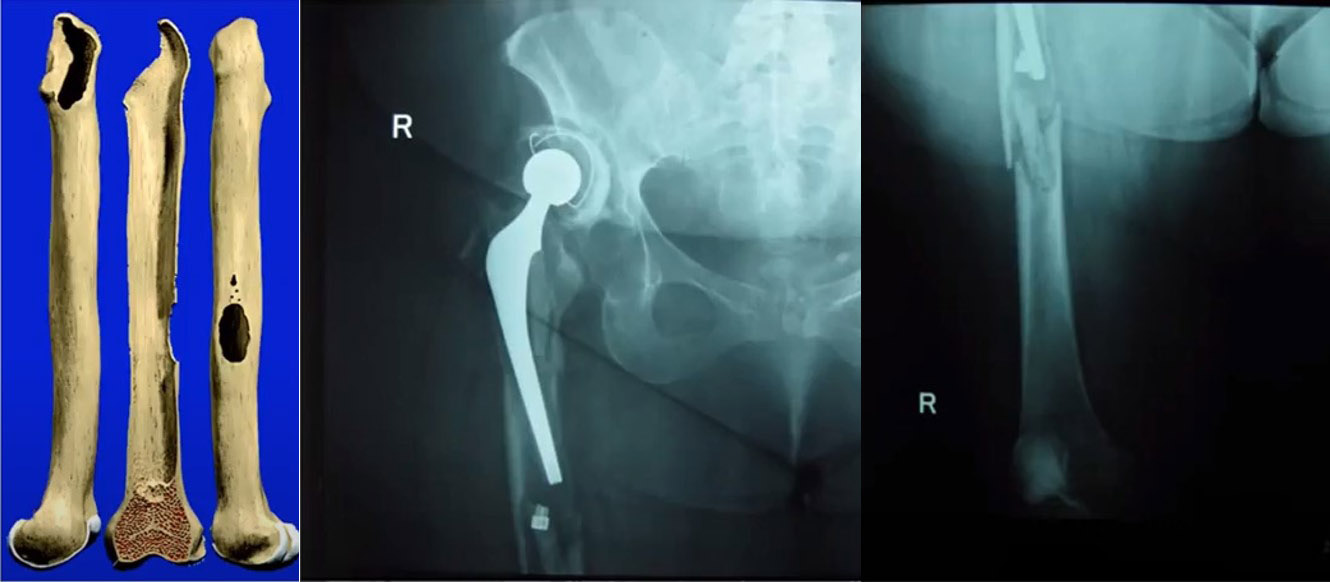
Приклад метафізарного остеолізу та неопорного діафізу (IIIB – IV), нестабільність з перших днів ендопротезування (15 років), перипротезний перелом (при госпіталізації)
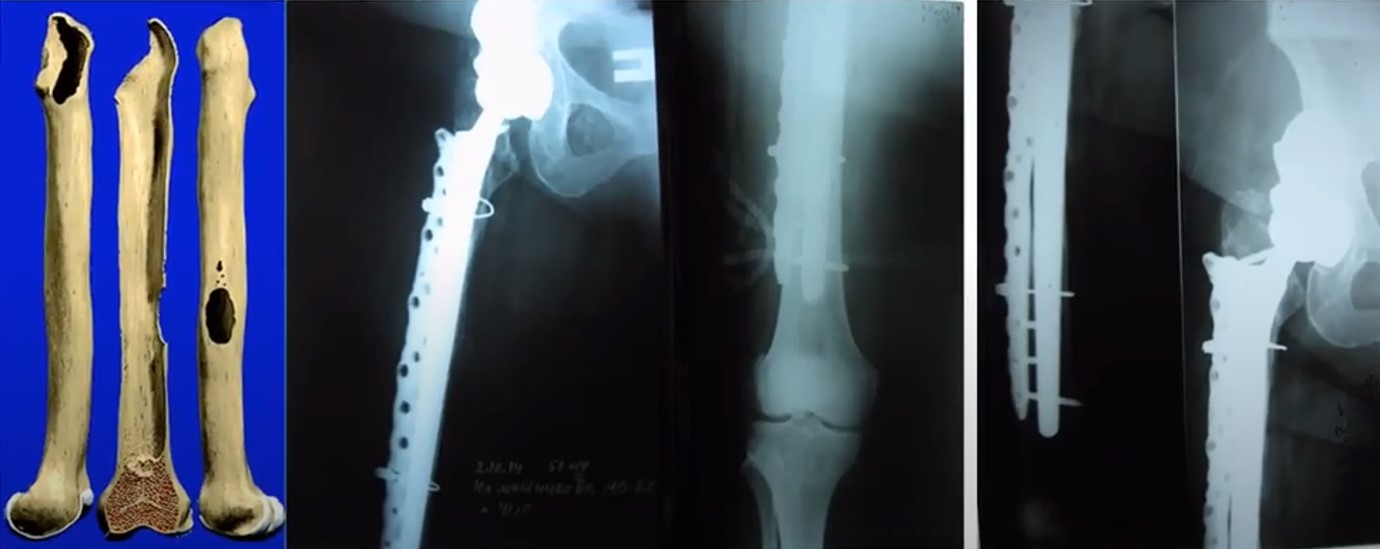
Wagner SL плюс спеціальна пластина 1. Після операції 2. 4 роки після операції
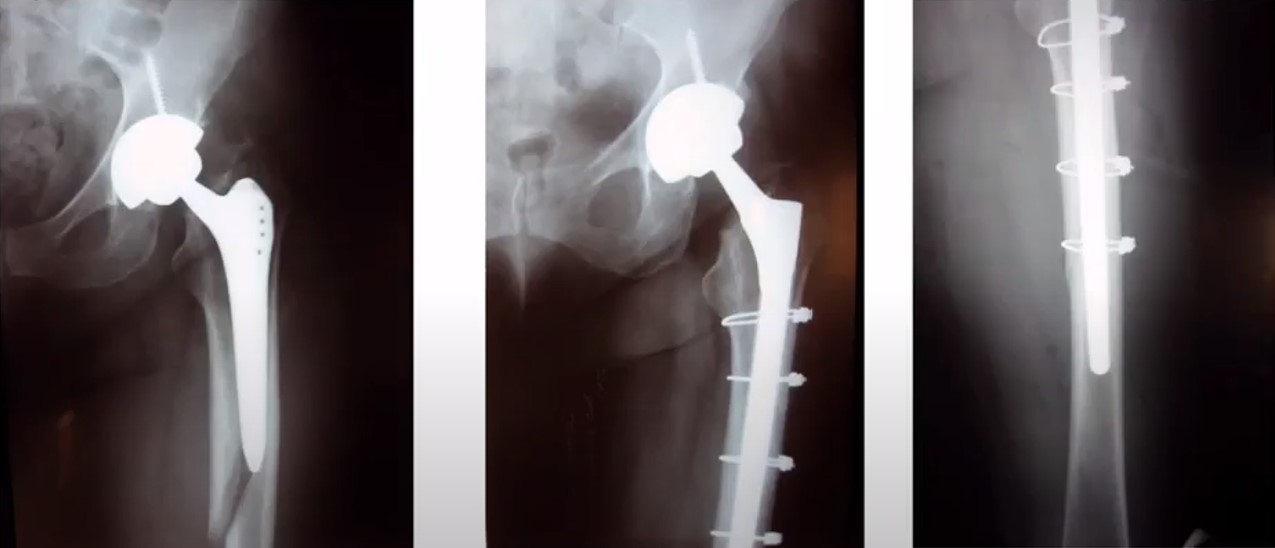
Wagner SL при перипротезному переломі 1. При госпіталізації 2. 3. роки після операції
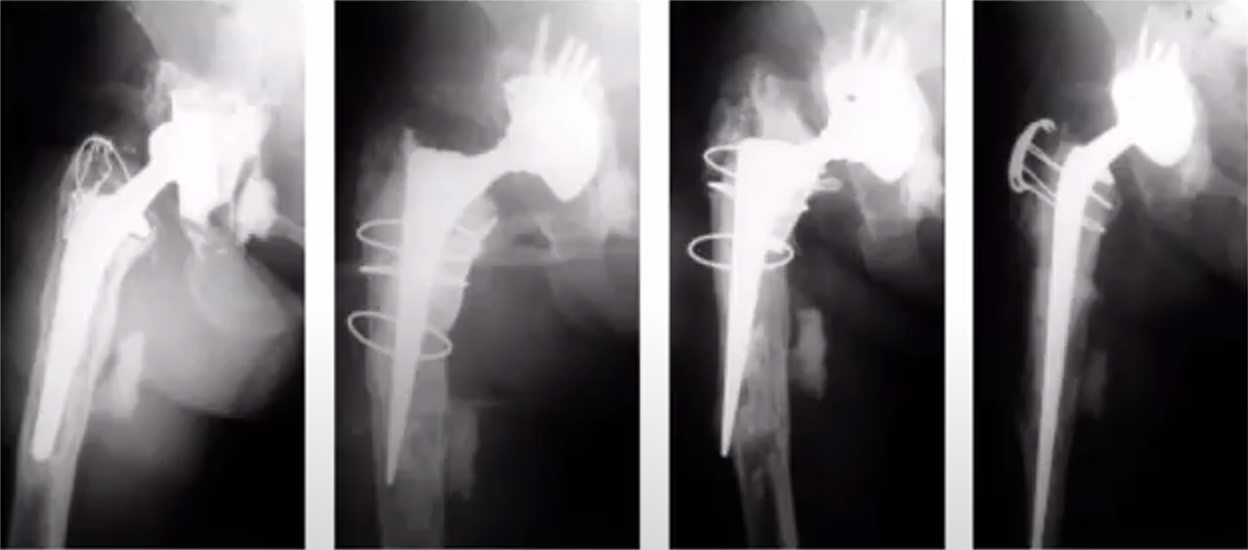
Імпакційна кісткова пластина при великому дефекті кісткової тканини (IV ступінь)

Дані міжнародної літератури із застосування Wagner SL
- 1.
- 75 ЗЕКС 1995-1993
- 14, 4 роки середній термін спостереження (11-19)
- 4 повторних ревізій
- Виживання 93,8% — 18 років
- 2.
- 40 РЕКС
- спостереження 65 місяців (29-108)
- 12 інтраопераційних переломів (самостійна консолідація)
- 2 компонента ревізовані
Підбиваючи підсумки
Вертлужний компонент:
- 1. При IIC можливе використання антипротрузійних конструкцій лише за відсутності остеопорозу кісток тазу або гемісферичні компоненти з аугментацією..
- 2. При типі IIIА «UP and OUT» рекомендується застосування гемісфери з аугментацією.
- 3. При типі IIIВ «UP and IN» без «discontinuity» таза кільця, що зміцнюють, бажано комбінувати з аугментацією.
- 4. При типі IIIВ із хронічною «discontinuity» тазу гемісферичні компоненти бажано комбінувати з кількома аугментами та дистракцією фрагментів тазу.
- 5. Для реконструкції великих дефектів необхідно 3D моделювання та використання індивідуальних імплантів.
Стегновий компонент:
- 1. Застосування конічних немодульних стегнових компонентів у пацієнтів з нестабільністю ендопротезу кульшового суглоба у випадках дефіциту стегнової кістки виправдане дефіцитом II – IIIВ. При типі IV використовується обережно. Інтеграція імпланту 98%. Відсутність ревізії – 88%
- 2. У випадках перипротезних переломів з нестабільністю стегнового компонента використання Wagner SL дозволяє шунтувати зону перелому та мінімізувати застосування накісткових конструкцій
- 3. У разі відсутності опорної кістки у проксимальному відділі бажано використовувати синтетичні чохли для фіксації тканин
- 4. Враховуючи порівняні результати застосування немодульних конічних стегнових компонентів і модульних стегнових компонентів, використання перших вважається більш обґрунтованим з огляду на їх меншу вартість та виключення зносу в області модульного з’єднання.
Особливості проведення операції
Декілька слів про особливості ревізійного ендопротезування. Техніка ревізійного ендопротезування сильно відрізняється від первинної установки ендопротезу. Однією з причин цього є значна втрата кісткової тканини навколо первинно встановленого ендопротезу. Для фіксації компонентів ендопротезу може знадобитися забір шматочка власної кістки пацієнта, наприклад, з тазової кістки, і встановлення його замість зруйнованої кістки. При фіксації первинного ендопротезу цементом, перед встановленням нового штучного суглоба, залишки цементу в стегновому каналі та ацетабулярній западині повинні бути видалені. Після підготовки кісткових поверхонь суглобової западини та стегнового каналу встановлюються компоненти нового ендопротезу.
Які ускладнення трапляються після великих хірургічних втручань, після ревізійного ендопротезування?
Ускладнення після ревізійного ендопротезування кульшового суглоба
Типовими ускладненнями після ревізійного ендопротезування кульшового суглоба є:
- тромбофлебіт або тромбоз глибоких вен нижніх кінцівок (про нього ми писали в нашому огляді) може розвинутися після будь-якої операції, але найбільш часто зустрічається після операцій на стегні, колінному суглобі та органах малого таза. При тромбозі у великих венах ноги утворюються тромби (згустки крові). Симптомами тромбозу є біль та набряки нижніх кінцівок. При відриві такого тромбу він може потрапити в легеневу артерію, що призводить до розвитку більш серйозного захворювання – тромбоемболії легеневої артерії – ТЛА. В даний час розроблені та застосовуються ефективні методи профілактики тромбозу глибоких вен (еластичні панчохи або бинти), введення низькомолекулярних гепаринів. В результаті на сьогоднішній день ризик цього ускладнення незначний, але він значно вищий саме при ревізійних втручаннях;
- інфекція є дуже серйозною ускладнення при ревізійному ендопротезуванні. Іноді інфікування кульшового суглоба проявляється досить рано, поки пацієнт ще знаходитесь в клініці (про проблему інфекційних ускладнень при ендопротезуванні ми вже писали в нашому огляді). В інших випадках симптоми інфікування можуть проявитися через кілька місяців або навіть років після операції. Для профілактики цього ускладнення призначаються антибіотики до операції (перед анестезією) і протягом 2-3 днів після неї. У деяких випадках рекомендується застосування антибіотиків для профілактики інфікування ендопротезу перед видаленням зубів, а також перед операціями на сечових шляхах та товстій кишці. Ризик інфікування при ревізійному ендопротезуванні вищий, ніж при первинній операції встановлення ендопротезу. Так при первинному ендопротезуванні ризик інфікування становить 0,5-1 відсотків, а при ревізійному підвищується до 2 і більше відсотків;
- вивих головки ендопротезу досить рідкісне ускладнення після ревізійного ендопротезування, яке частіше виникає в ранньому післяопераційному періоді, коли ще не відбулося відновлення цілісності тканин, що оточують встановлений ендопротез. Ваш лікар перед операцією проведе інструктаж про те, яких рухів необхідно уникати після операції. Виконання цих нехитрих правил дозволить значно знизити ризик вивиху;
- осифікуючий міозит є загадковим ускладненням з не до кінця вивченою етіологією, яке може виникнути як після первинного, так і після ревізійного ендопротезування. При цьому захворюванні в м’язах, що оточують штучний суглоб, починають відкладатися солі кальцію. Термін «міозит» означає запалення м’яза, а «осифікуючий» в даному контексті перекладається як «з формуванням кісткової тканини». При тяжкому перебігу цього захворювання ендопротез виявляється замурованим кістковою тканиною, що призводить до його тугорухливості та появи болю. Розвиток осифікуючого міозиту частіше відбувається у пацієнтів, які тривалий час страждають на остеоартрит і у яких є виражені кісткові розростання (остеофіти) біля уражених суглобів. Ймовірно, такі пацієнти мають якусь генетичну схильність до надмірного формування кісткової тканини. При ревізійному ендопротезуванні відбувається більш широке та серйозне ушкодження тканин у порівнянні з первинним ендопротезуванням. Тому ймовірність розвитку осифікуючого міозиту при цій операції виявляється дещо вищою.
- велика крововтрата під час операції та переливання великих обсягів рідини, крові та компонентів крові можуть призвести до ниркової, печінкової та серцево-легеневої недостатності.
Реабілітація після ревізійного ендопротезування кульшового суглоба
Ваш лікар, ґрунтуючись на результатах перебігу післяопераційного періоду, обсягу оперативного втручання та даних рентгенограм визначить вашу індивідуальну реабілітаційну програму. Оскільки ревізійне ендопротезування є великою травматичною операцією, відновлення після неї може протікати досить повільно. Дата, коли пацієнт може починати ходити без милиць з повним навантаженням на ногу, залежить від багатьох факторів і встановлюється індивідуально лікарем. У деяких випадках реабілітаційний період може тривати до одного року. Після ревізійного ендопротезування необхідне диспансерне спостереження у хірурга-ортопеда або ортопеда-травматолога, яке полягає у періодичних профілактичних оглядах та проведенні діагностичних досліджень.